今回、AVENUE Educationを応援してくれている志門医学舎さんの協力のもと、11月13日に「医学を志す・ミニ」を開催いたしました!
目次
「医学を志す」とは?
医学部に入ることは、医師になることとイコールです。
とはいえ、医師がどのような仕事をしているのが、イメージがわきにくい方も多いのではないでしょうか?
医学部を目指すのであれば、ぜひ医師についてより知っていただきたい。
このような想いで「医学を志す」を開催しております。
「医学を志す・ミニ」では、「医師が直面する実際の症例から医学と社会のつながりを考える」という切り口から、医師の仕事・医師の役割について、中高生のみなさんに考えていただきました。
朝倉医師の講演「孤独・孤立問題とは?」
孤独・孤立は、社会問題となっています。
日本でもその対策として、2021年2月に「孤独・孤立対策担当室」が内閣府に設置されました。
孤独・孤立問題が最初に問題視されたのは、2018年のイギリスです。
2018年、当時のメイ首相が「孤独は現代の公衆衛生上の最も大きな問題の一つ」と述べました。
メイ首相がこのように述べた理由の一つに、「孤独・孤立には健康リスクがある」ことが挙げられます。
孤独・孤立を感じていると、
- タバコ15本/日と同等
- 肥満の2倍
の健康リスクをもたらすとされています。
また孤独・孤立によって、10年間で1人あたり6000ポンド(約85万円)の医療コストがかかるとも言われています。
◯孤独・孤立問題とは?
ではそもそも、孤独・孤立問題とはどのような問題でしょうか?
孤独と孤立の定義は、厳密に言えばイコールではありません。
- 孤立=家族・コミュニティとほとんど接触がない
- 孤独=人間関係の欠如で好ましくない感情を抱くこと
つまり、ただ孤立しているだけではなく、孤立によって好ましくない感情を抱くことによって、問題になっていきます。

孤立・孤独問題における論点は、以下の3つです。
- 人間関係の希薄化によって望まない孤独を自覚する人が増えてきた。
- 孤独によって健康を害することが明らかになってきた。
- コロナ禍でますます人間関係が希薄になった。
実は2000年当初から、日本は人と人のつながりが希薄でした。
Society at Glance の調査によると、「他人と過ごす時間がめったにないまたはほとんどない」と答えた人は、先進諸国の平均が6.7ポイントであることに比べ、日本は15.3ポイントとなっています。(出典:OECD. Society at Glance. 2005 edition)
このことからも、日本の社会は人とのつながりが希薄化しており、今後ますます孤立・孤独が問題となることが懸念されると言えるでしょう。
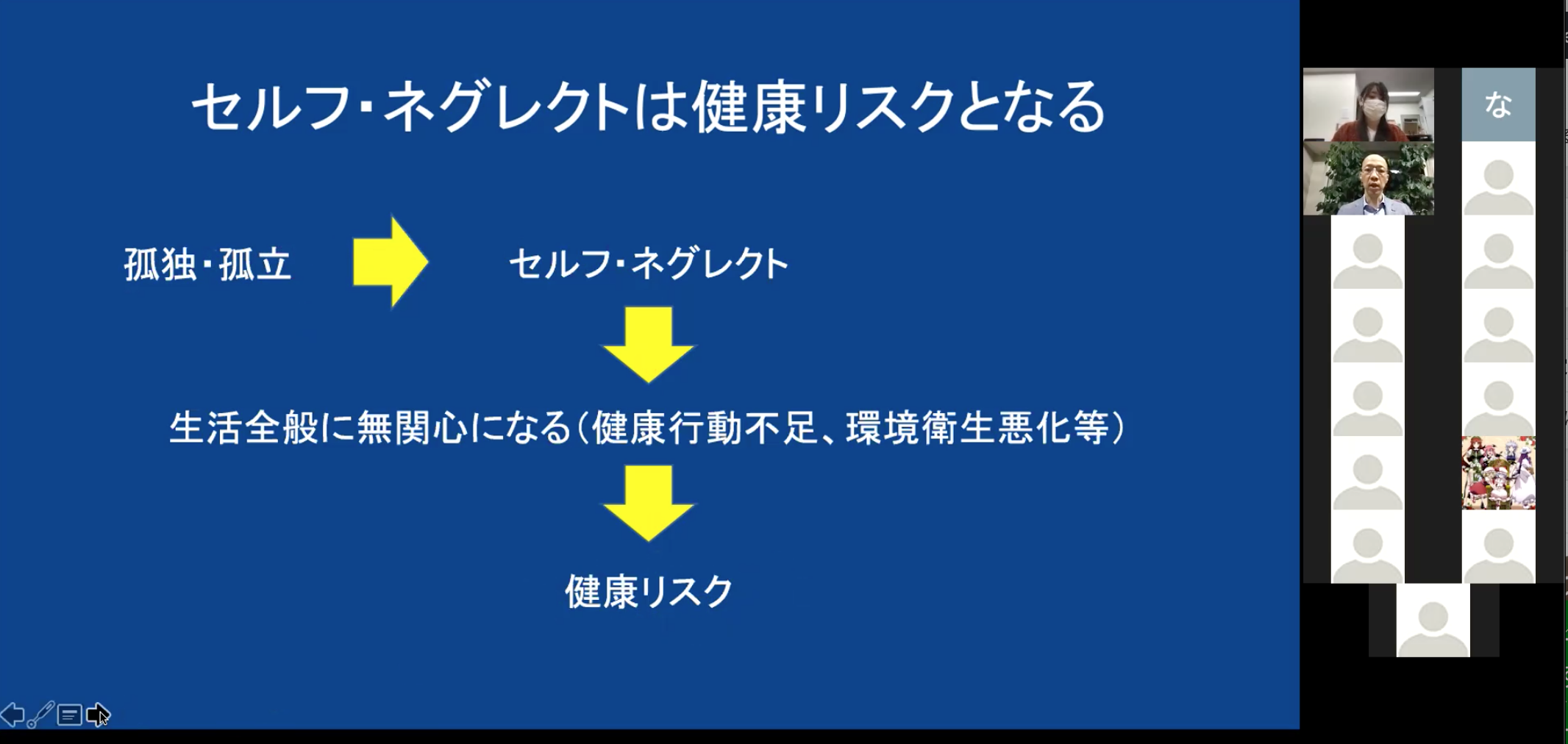
◯孤独・孤立問題は高齢者のセルフ・ネグレクトにつながる
特に、孤立・孤独は高齢者のセルフ・ネグレクトを招きます。
孤独・孤立によってセルフ・ネグレクトとなり、セルフ・ネグレクトによって生活全般に無関心になると、健康への影響も大きくなります。
さらにコロナ禍によって、ますます孤独・孤立が助長されています。
新型コロナウイルス感染症の感染拡大によって、
- 知人・友人と対面する機会が減ったと感じている人が35.3%
- 通いの場に行く機会が減ったと感じている人が58.2%
となっており、孤独・孤立問題が助長されていることがわかります。(出典:「2020年新型コロナ感染症流行下の 高齢者実態調査による 11自治体の分析結果 」)
実際コロナ禍によって孤独・孤立が助長されたことで、要支援・要介護になるリスクや鬱になるリスクが高まっていることがわかっています。
要支援・要介護・鬱にとどまらず、さらに自殺者も2008年以来10数年ぶりに増加に転じました。
◯孤独・孤立問題は人々の健康・生命維持に大きく影響する
このように、孤独・孤立問題は人々の健康・生命維持に影響を与えます。
そして孤独・孤立を抱えている方々にとって、医師(医療機関)が唯一の社会的接点になっていることも少なくありません。
ではこのようなとき、医師としてできることはなんでしょうか?
ここで現在注目されているのが、社会的処方です。
これは、ただ投薬治療をするだけではなく、社会とのつながりを活用して患者の問題解決を図ることを指します。
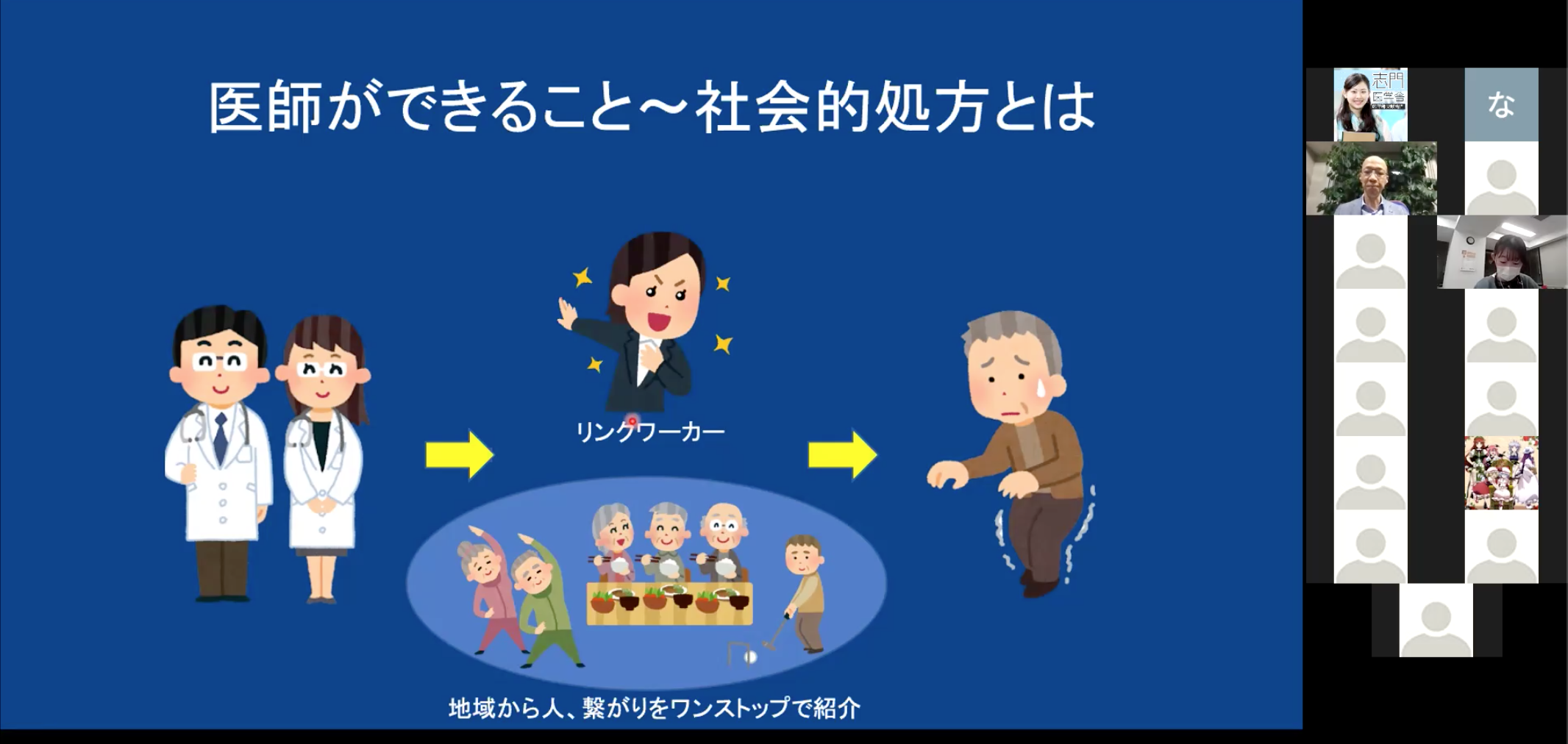
医師が手を差し伸べられる範囲は限られています。
そこで医師がリンクワーカーなどと協同して患者を地域や人とつなげることで、患者さんの抱える問題を解決していくことが、今後の社会ではますます求められていくでしょう。
実際の症例から見る医学と社会のつながりを考える
経験した症例について朝倉医師がお話しました。

患者様は75歳の男性です。
糖尿病、不整脈、アルコール性肝障害があります。一人暮らしで、近隣、ご家族との交流はありません。
結構な量のお酒を毎日飲んでいます。
肝臓が悪くなってきているので、お酒は止めた方が良いことはわかっているとは仰いますが、なかなか実行に移せてはいませんでした。
外来でも「寂しさから飲んでしまう」「近所の方が寄り合いに誘ってはくれるが、参加することができない」と、「孤独」による苦境を訴えていらっしゃいました。
月日が経って今年の初め、持病の脊柱管狭窄症の悪化から歩くことが徐々に難しくなってきました。
外出もしにくくなってきており、家では食事もろくに摂らず朝からお酒…
脊柱管狭窄症だけでなく、栄養不足、運動不足による筋力低下から、さらに歩けなくなるという悪循環に陥ってしまいました。
この方のように、社会との唯一の接点が医療機関であるという方も多くいらっしゃいます。
「孤独」に苦しむ患者様に、私達医師は何ができるでしょうか?
◯参加した中高生の意見・感想
高校2年生・Oさん
孤独・孤立は、コロナ禍で顕著になっている問題だと感じました。
私も新型コロナウイルスの流行以来、祖父母と会えなくなったりしていますが、これも孤独・孤立の一つだと思います。
また、そんなに病気を患っているわけではないけれど、話すために病院に行くという患者さんがいるというのを聞いたことがあります。これも孤立・孤独問題に関係しているのかなと思いました。
高校1年生・Bさん
医者と聞くと患者さんを治療するだけというイメージがありますが、実はそうではないのだとわかりました。
ただ患者さんの病気を治すだけではなく、患者さんを一人の人として向き合っている姿を知ることができ、医師の方々はすごいと感じました。
また自分も将来はそのような医師になりたいなと思います。
医学部医学科1年生・Wさん
日本では高齢化や過疎化が進んでいるので、こういった孤立・孤独問題は避けられない社会問題だと感じました。
お話を聞いて、実習でデイケア施設を運営している病院に行かせていただいたときのことを思い浮かべました。住み慣れた地域で最期まで過ごすことも患者さんにとって重要なので、医師としてそういった患者さんとデイケアや自治体の活動と繋げることも重要な仕事だと思います。
◯内門大丈先生のご意見
私は精神科医として、認知症の訪問診療などを行なっております。
また平塚市より認知症初期集中支援事業を委託されており、40歳以上で認知症が疑われたり、認知症状が出ていたりするにも関わらず、医療や介護とうまく繋がれていない方々を、どのように医療や介護につながっていない人たちを繋げていくか、取り組みを行なっています。
その中で孤立問題に触れる場面は少なくありません。
朝倉先生がおっしゃっていたように、高齢者の方が孤立しやすいというのはイメージが湧きやすいかと思います。しかし実は、新型コロナウイルス感染症で孤立化しているのは高齢者だけではありません。
若い人でも孤立を感じています。2011年の東日本大震災と同じように、新型コロナウイルスは若い人たちも影響があったのだとつくづく感じています。
孤立・孤独問題の対策として、社会とのつながりを作るような活動が重要になります。
公的な介護保険制度を使って社会サービスを受ける、というのも重要ですが、医師として非公式的なサービスに関わることもできます。
その一つの例が、SHIGETAハウスプロジェクトです。これは、介護保険制度にのりにくい方々が集まれる場所を作ることを目的としています。

(出典:SHIGETAハウスプロジェクト)
認知症の方やそのご家族を、介護や医療だけではなく、例えば弁護士や税理士などいろいろなフィールドの方々とつなげることができます。
このような活動の中で、医者として求められるのはリーダーとしての自覚です。
医師という職業は、人の耳を傾ける力があります。だからこそ、医療はもちろんのこと、その以外の分野に関しても幅広い知識を持って、リーダーとして振る舞うことが要求されると感じます。
ぜひ医師を目指す中高生の皆様には、受験に向けた勉強だけではなく、さまざまなことに興味関心を持っていただき、また医学部進学後も勉強やアルバイト、サークル活動などさまざまな取り組みを行なってほしいと思います。
◯医師は社会とのつながりを作る存在になりうる
医師はただ患者さんを治療するだけの存在ではありません。
医師は社会とのつながりを作る存在になりえます。
ぜひ医学部を目指す中高生の皆さんには、医師の仕事の多様性や存在意義について考えてみていただきたいと思います。
朝倉医師による「小論文・ミニ講座」
今回は、「小論文・ミニ講座」を同時開催いたしました。
多くの医学部で課される小論文は、正しい書き方を知ることが重要です。
ですが、中学校や高校の授業で学ぶ機会は非常に限られています。
そこで今回は、
- 小論文試験で見られているポイントは?
- 小論文はどうやって書くの?
- 小論文を書くときのポイントは?
このような観点で解説しました。
◯小論文試験で見られているポイント
小論文と作文・感想文は、「文章を書く」という点では同じですが、その性質は全く異なります。
小論文では、意見や主張を根拠を明確にしつつ、論理的かつ簡潔に述べることが求められます。
この基準をクリアした上で、以下の4つのポイントが見られています。
- 課題で問われていることが理解できているか?
- 意見を論理的に展開できているか?
- 最低限の教養はあるか?
- 文章の正しい書き方を身につけているか?
この4点が満たされていないと、大きな減点となります。
小論文試験ではこの4つのポイントが見られていることを理解しながら、小論文を書くようにしましょう。
◯小論文はどうやって書くの?
小論文ではまず、基本の段落構成を身につけましょう。
どのような字数であっても、小論文では基本の段落構成を守ることで、論理の破綻を防ぐことができます。
小論文の基本は、3段落構成です。
- 序論・・・自身の意見を明示する
- 本論・・・根拠を示しつつ、自身の意見に至る過程を示す
- 結論・・・本論から発展的に締められると良い
まずはこの段落構成を意識しながら、下書きを書いてみましょう。
◯小論文を書くときのポイントは?
実は、基本の段落構成だけでは良い小論文にはなりません。
さらに意識してほしいのは、一つのかたまりには一つの内容を書くということです。
- 1つの段落に1つの言いたいこと
- 1つの文に1つの言いたいこと
これを意識するようにすると、グッと伝わりやすい小論文になります。
またこのほかにも、基本の文章の書き方の注意ポイントもあります。
小論文に関するご相談は、ぜひ公式LINEからご質問くださいね!
まとめ:AVENUE Educationは頑張る医学部受験生を応援します!
AVENUE Educationでは、医師を目指す中高生を様々な角度から応援します!
医師・医学部・医学部受験に関する情報を公式LINEでも配信していますので、まだご登録していない方はぜひお友だち追加をしてくださいね!
今回の「医学を志す・ミニ」の開催にあたり、志門医学舎さんにご協力いただきました。

![[report]第1回医学を志す・ミニ「孤独・孤立問題」](https://avenue-education.com/wp-content/uploads/2019/11/2019医学を志す横市Special-Edition開催レポート参加者の声.jpg)

